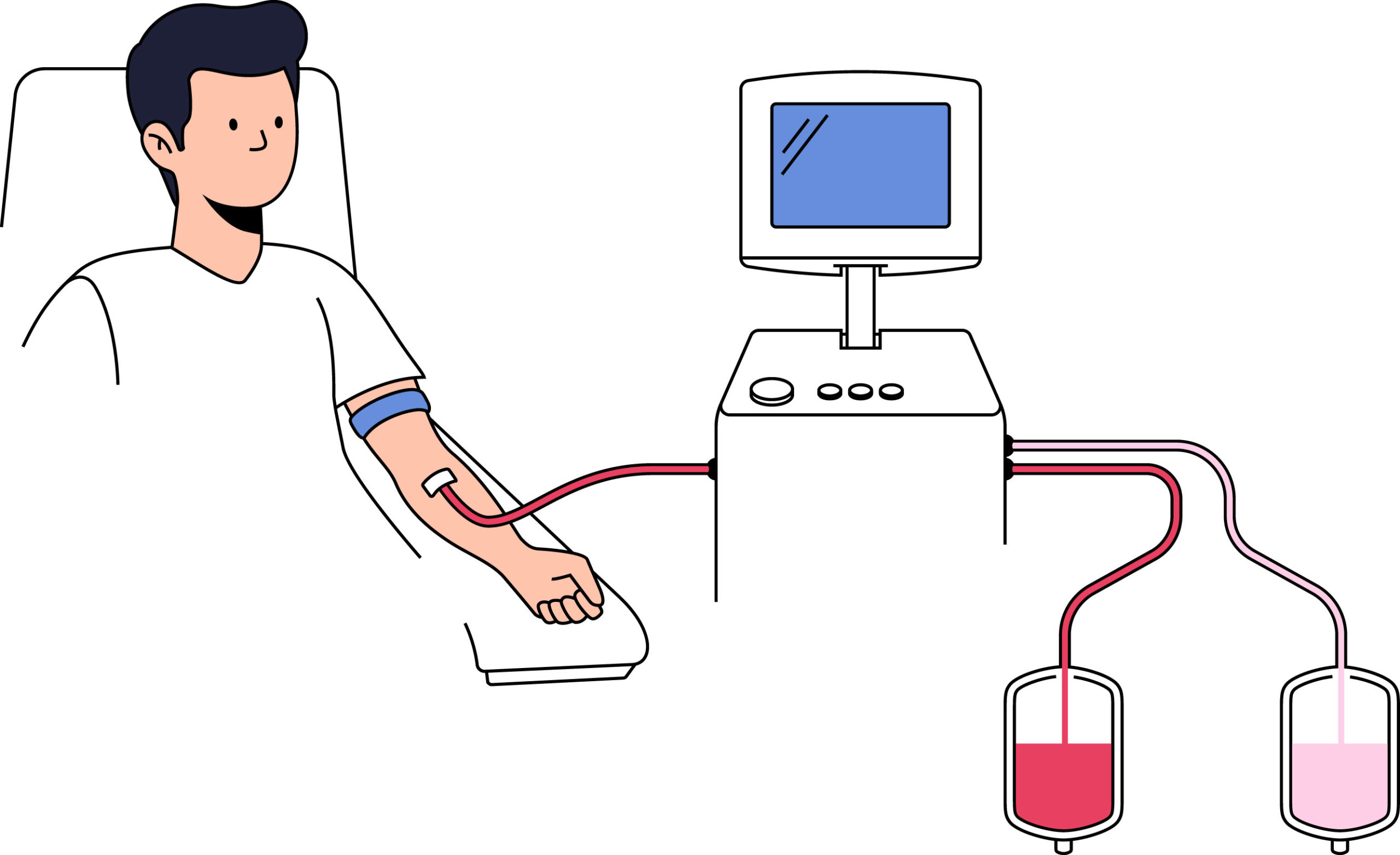
Was sind CAR-T-Zellen?
Das CAR vor diesen speziellen T-Zellen steht für chimärer Antigenrezeptor. Nun ist die Abkürzung klar, aber nicht genau, was das denn ist.
Der Organismus ist ein verzweigtes und komplexes Netzwerk, dessen Bestandteile gezielt miteinander kommunizieren müssen, um richtig zu funktionieren und auf verschiedene Bedingungen reagieren zu können. Dazu brauchen sie Rezeptoren, die ähnlich wie Sinnesorgane Informationen von außen aufnehmen können. Rezeptoren können nach dem Schlüssel-Schloss-Prinzip bestimmte Signalmoleküle erkennen. Das bedeutet, wenn ein spezielles Signalmolekül an einen bestimmten Rezeptor bindet, wird durch eine Signaleinheit am Rezeptor eine gezielte Reaktion in der Zelle ausgelöst.
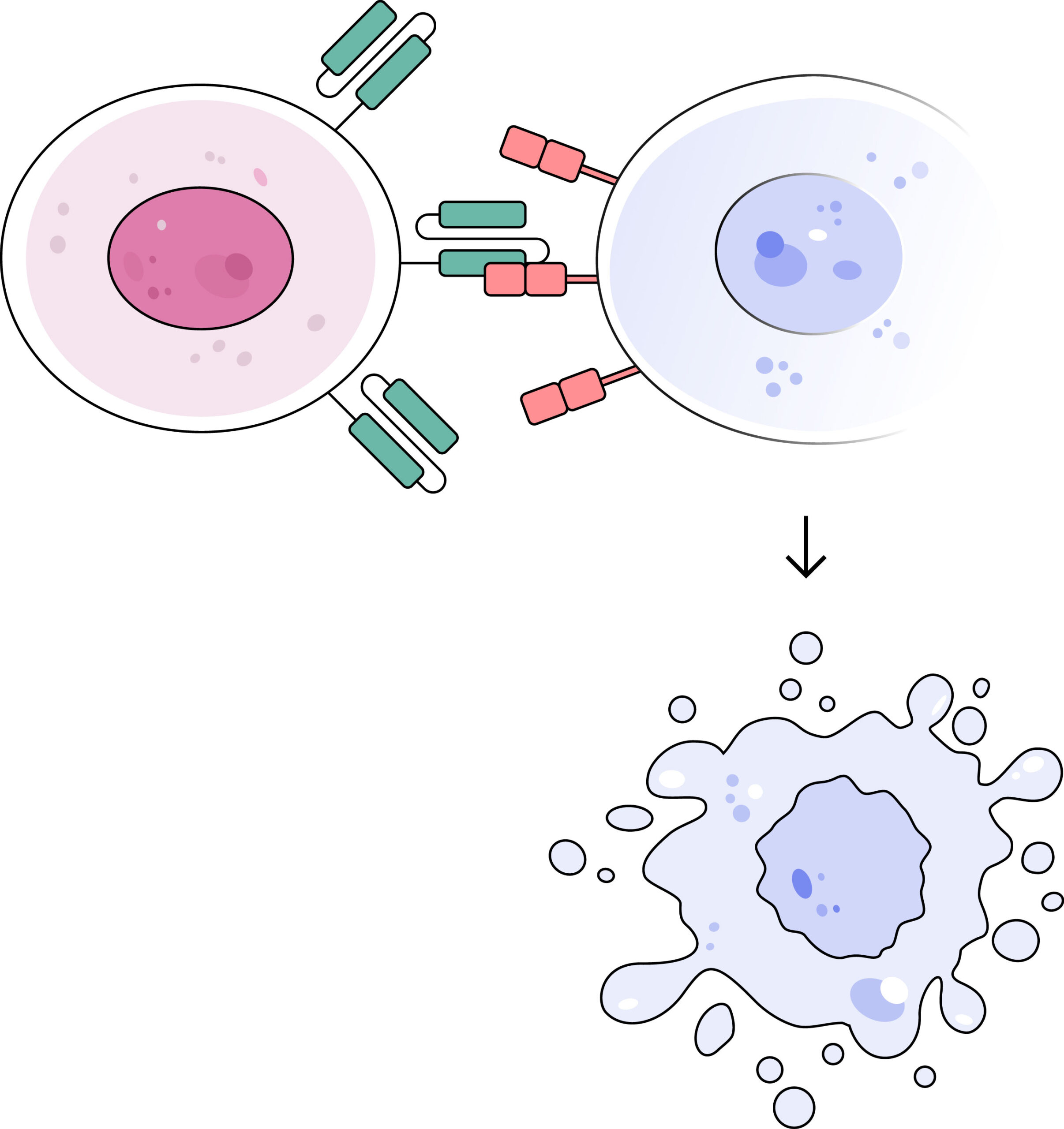
Ein solches Signal in der Zelle kann auch durch die Bindung eines Rezeptors an ein Antigen erfolgen. Ein Antigen, auch wenn der Name in die Irre führen könnte, hat nichts mit einem Gen zu tun. Ein Antigen ist die Bezeichnung für einen Stoff, auf den das Immunsystem reagiert. Das kann ein Teil eines Bakteriums sein, aber auch Bestandteile schädlicher Zellen, wie z.B. Krebszellen.
Antigen-Rezeptoren kommen auf den Zellen unseres Immunsystems vor. Sie können durch das Erkennen von Antigenen eine Immunantwort auslösen.
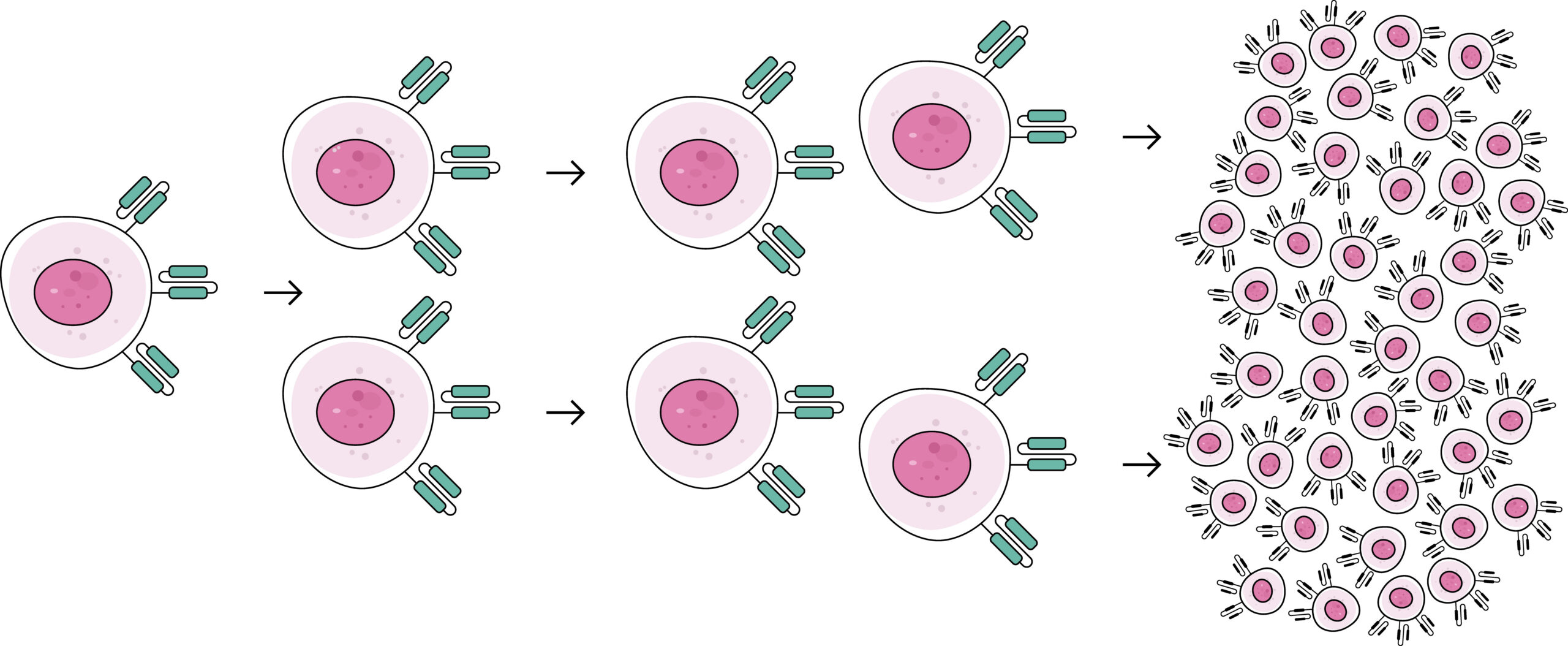
Eine Chimäre ist vielleicht besser als mythologisches Wesen bekannt, dass sich aus verschiedenen Tieren zusammensetzt, wie z.B. der Greif, einer Mischung aus Löwe und Adler. Bei dem chimären Antigenrezeptor (CAR) bedeutet das, dass der Rezeptor aus Teilen zusammengesetzt ist, die normalerweise so nicht zusammen auf T-Zellen zu finden sind.
Der CAR wird künstlich hergestellt und besteht aus drei Bausteinen:
- ein Anker, der den Rezeptor in der Oberfläche der Zelle sichert,
- ein Detektor auf der Außenseite der Zelle, der exakt Moleküle auf der Zielzelle erkennen kann
- eine Signaleinheit auf der Innenseite der T-Zelle, die Anweisungen an die Zelle weitergibt, was nach Erkennen der Zielzelle zu geschehen hat. In diesem Fall die Zerstörung der schädlichen Zielzelle.