Brustkrebs ist die mit Abstand häufigste Krebserkrankung bei Frauen und eine der häufigsten Krebserkrankungen weltweit. Auch Männer können daran erkranken. Jedes Jahr erhalten in Deutschland rund 70.000 Menschen die Diagnose Brustkrebs, 1% davon sind Männer.


Brustkrebs - Ursachen, Symptome, Behandlung und Diagnose
Was ist die Brust und welche Funktion hat sie?
Die Brust, medizinisch „Mamma“ (von lat. Glandula mammaria) genannt, ist ein komplexes Organ, das aus Drüsen-, Fett- und Bindegewebe besteht sowie aus Blutgefäßen, Nerven und Lymphbahnen. Von außen wirkt jede Brust sehr individuell in Form, Größe und Beschaffenheit. Der innere Aufbau ist jedoch grundsätzlich ähnlich.
Aufbau der Brust im Überblick
- Brustdrüse (Drüsengewebe): Das Drüsengewebe ist für die Produktion der Muttermilch zuständig. Es besteht aus vielen kleinen Drüsenläppchen (Lobuli), die über Milchgänge miteinander verbunden sind.
- Milchgänge (Ductuli): Sie transportieren die produzierte Milch zur Brustwarze. Ein großer Teil der Brustkrebserkrankungen entsteht in diesen Gängen.
- Fettgewebe: Das Fettgewebe bestimmt zum großen Teil die äußerliche Form und Größe der Brust, hat aber keine direkte Funktion bei der Milchbildung.
- Bindegewebe: Das Bindegewebe sorgt für Stabilität und Festigkeit der Brust.
- Brustwarze (Mamille) und Warzenhof (Areola): Hier münden die Milchgänge. Der Warzenhof enthält Talgdrüsen (sogenannte Montgomery-Drüsen), die die Haut schützen und pflegen.
Welche Funktion hat die Brust?
Die Hauptfunktion der Brust ist die Milchproduktion zur Ernährung eines Neugeborenen. Nach der Geburt wird in den Drüsenläppchen Milch gebildet, die über die Milchgänge an die Brustwarze gelangt.
Darüber hinaus ist die Brust ein sekundäres Geschlechtsmerkmal, das hormonellen Veränderungen unterliegt, z.B. während des Zyklus, in der Schwangerschaft oder den Wechseljahren. Dadurch kann sich die Brust im Laufe des Lebens stark verändern, da neben Hormonen, Schwangerschaften und Stillzeiten, auch das Alter und Gewichtsschwankungen das Brustgewebe beeinflussen. Diese natürliche Variablität macht es besonders wichtig, die eigenen Brüste gut zu kennen, um ungewöhnliche Veränderungen frühzeitig zu bemerken.
Männer haben Brustwarzen, weil sich alle Embryonen am Anfang gleich entwickeln und diese Strukturen schon entstehen, bevor sich das Geschlecht ausprägt. Später stoppen männliche Hormone einfach die weitere Brustentwicklung, die Brustwarzen und wenig inaktives Drüsengewebe bleiben aber bestehen.
Die Hauptfunktion der Brust ist die Milchproduktion zur Ernährung eines Neugeborenen. Nach der Geburt wird in den Drüsenläppchen Milch gebildet, die über die Milchgänge an die Brustwarze gelangt.
Darüber hinaus ist die Brust ein sekundäres Geschlechtsmerkmal, das hormonellen Veränderungen unterliegt, z.B. während des Zyklus, in der Schwangerschaft oder den Wechseljahren. Dadurch kann sich die Brust im Laufe des Lebens stark verändern, da neben Hormonen, Schwangerschaften und Stillzeiten, auch das Alter und Gewichtsschwankungen das Brustgewebe beeinflussen. Diese natürliche Variablität macht es besonders wichtig, die eigenen Brüste gut zu kennen, um ungewöhnliche Veränderungen frühzeitig zu bemerken.
Männer haben Brustwarzen, weil sich alle Embryonen am Anfang gleich entwickeln und diese Strukturen schon entstehen, bevor sich das Geschlecht ausprägt. Später stoppen männliche Hormone einfach die weitere Brustentwicklung, die Brustwarzen und wenig inaktives Drüsengewebe bleiben aber bestehen.
Was ist Brustkrebs und wie entsteht er?
Brustkrebs, auch Mammakarzinom genannt, entsteht, wenn sich Zellen der Brustdrüse beginnen, unkontrolliert zu teilen und dabei in umliegendes Gewebe eindringen. Die Krebszellen können sich nachfolgend auch über Blut- und Lymphwege im Körper ausbreiten und in anderen Regionen neue Tumorherde (sogenannte Metastasen) bilden.

Warum entsteht Brustkrebs und welche Risikofaktoren gibt es?
Brustkrebs entsteht – wie die meisten Tumorarten – in den häufigsten Fällen ohne einen direkten, einmaligen Auslöser. Die natürliche Teilung unserer Zellen ist nicht perfekt, sodass sich immer wieder kleine Fehler oder Schäden in das Erbgut (DNA) aller Zellen einschleichen können. Nicht alle Fehler führen zu einem Tumor, meist sind es bestimmte DNA-Veränderungen, die zusammen auftreten müssen. Ob das passiert (und wo es passiert), ist meist Zufall. Zusätzlich gibt es jedoch eine Reihe von Risikofaktoren, die mit einer höheren Erkrankungswahrscheinlichkeit einhergehen:
- Übergewicht und wenig Bewegung, vor allem nach den Wechseljahren
- Rauchen und Alkoholkonsum
- Hormonersatztherapie (mit Östrogernen und Gestagenen) in und nach den Wechseljahren
- Familiäre Belastung / genetische Faktoren, also ein gehäuftes Auftreten von Brust- und/oder Eierstockrebs in der Familie (z.B. Mutter oder Schwester)
- Höheres Lebensalter, das Risiko steigt ab etwa 50 Jahren
Welche Arten von Brustkrebs gibt es?
Brustkrebs ist nicht gleich Brustkrebs. Es gibt unterschiedliche Unterarten, die sich in ihrem Verhalten, ihrer Behandlung und ihrer Prognose deutlich unterscheiden. Daher muss eine Therapie auch stets individuell besprochen und geplant werden.
Von frühem Brustkrebs oder Brustkrebs im Frühstadium spricht man, wenn der Tumor auf die Brust und eventuell nahegelegene Lymphknoten beschränkt ist und sich noch nicht in andere Körperregionen ausgebreitet hat.
Ist der Brustkrebs bereits fortgeschritten und hat andere Organe oder Gewebe im Körper befallen, spricht man von einem metastasierten Brustkrebs.
Brustkrebs wird unter anderem danach eingeteilt, ob Tumorzellen bereits in umliegendes Gewebe eingedrungen und damit invasiv sind oder sich auf die Brust beschränken (nicht-invasiv).
Nicht-invasiver Brustkrebs ist eine Vorstufe, bei denen sich die Brustzellen bereits verändert, aber noch nicht das umliegende Gewebe infiltriert haben. Man unterscheidet zwischen vier Brustkrebs-Vorstufen:
Duktales Carcinoma in situ (DCIS): entsteht in den Milchgängen (duktal). Die Zellen sind verändert, aber nicht invasiv, also noch nicht in das umliegende Gewebe vorgedrungen.
Atypische duktale Hyperplasie (ADH): entsteht ebenso in den Milchgängen, die Zellen sind zwar verändert aber noch keine echten Krebszellen.
Lobuläres Carcinoma in situ (LCIS): wie das DCIS, allerdings nicht in den Milchgängen, sondern in den Drüsenläppchen (Lobuli).
Flache epitheliale Atypie (FEA): hier finden sich die veränderten Zellen im Deckgewebe (Epithel) der Milchgänge und/oder der Drüsenläppchen.
Von invasivem Brustkrebs spricht man, sobald die Krebszellen die Gewebsgrenzen überwunden und sich in das umliegende Gewebe ausgebreitet haben. Dadurch können sie auch über das Blut- oder Lymphsystem Metastasen bilden.
Invasiv duktales Karzinom (IDC): dies ist die häufigste Form der Brustkrebserkrankungen. Es entsteht in den Milchgängen und breitet sich dann in das umliegende Gewebe aus.
Invasiv lobuläres Karzinom (ILC): entsteht in den Drüsenläppchen und wächst oft eher diffus und ist dabei meist schwerer tast- oder sichtbar.
Brustkrebs wird oft auch nach biologischen Merkmalen der Tumorzellen eingeteilt. Besonders wichtig sind dabei bestimmte „Andockstellen“, sogenannte Rezeptoren, auf oder in den Zellen, die das Tumorwachstum beeinflussen können. Besonders wichtig für das Mammakarzinom sind Östrogen- und Progesteronrezeptoren, sowie der HER2-Rezeptor.
Hormonrezeptorpositiver Brustkrebs (HR-positiv, HR+) reagiert auf Hormone wie Östrogen oder Progesteron mit Wachstum. Er trägt viele der entsprechenden Rezeptoren auf der Oberfläche und wächst somit hormonabhängig. Ein Großteil der Brustkrebsfälle sind hormonrezeptorpositiv und lassen sich mit einer Hormontherapie behandeln.
HER2 ist ein Wachstumsfaktor-Rezeptor auf der Oberfläche von Zellen. Bei HER2-positivem Brustkrebs sind diese Rezeptoren stark überproduziert, was zu einem schnellerem Wachstum führt. Etwa 15-20% der Betroffenen haben diese Form von Brustkrebs. Die Behandlung erfolgt mit einer HER2-gerichteten Therapien.
Beim Triple-negativen Brustkrebs (TNBC) besitzen die Zellen weder Rezeptoren für Östrogen und Progesteron noch haben sie den HER2-Rezeptor vermehrt auf ihrer Oberfläche. Etwa 15% der Betroffenen haben diese Form des Brustkrebs. Hier können keine Hormon- oder zielgerichteten Therapien zum Einsatz kommen, weswegen oft Chemotherapien und mittlerweile auch moderne Immuntherapien zur Behandlung eingesetzt werden.
Etwa 5-10 % der Brustkrebserkrankungen entstehen aufgrund einer erblichen genetischen Veränderung, einer sogenannten Mutation, die das persönliche Erkrankungsrisiko deutlich erhöhen kann. Besonders bekannt sind Veränderungen in den Genen BRCA1 und BRCA2 (Breast Cancer). Diese Gene haben im gesunden Zustand eine wichtige Schutzfunktion: sie helfen dem Körper Schäden im Erbgut zu reparieren und so die Entstehung von Krebs zu verhindern. Wenn jedoch eine Veränderung in den BRCA-Genen vorliegt, funktioniert dieser Reperaturmechanismus nicht mehr zuverlässig. Dadurch steigt die Wahrscheinlichkeit, dass sich Zellen unkontrolliert teilen und ein Tumor entsteht.
Menschen mit einer BRCA-Mutation haben ein deutlich erhöhtes Risiko, im Laufe ihres Lebens an Brustkrebs zu erkranken. Ein erster Hinweis auf solch erbliche Risikofaktoren sind mehrere an Brust- oder Eierstockkrebs erkrankte Familienangehörige. Ein genetischer Test zusammen mit einer ausführlichen genetischen Beratung kann Aufschluss über die eigene Belastung bringen. Ein positiver BRCA-Befund bedeutet dabei jedoch nicht, dass die Person auf jeden Fall an Brustkrebs erkrankt, erhöht aber das Risiko dafür. Somit hat man die Möglichkeit eine gezielte Vorsorge zu betreiben, um das Risiko zu senken und eine frühzeitige Erkennung zu ermöglichen.
Inflammatorischer Brustkrebs
Der inflammatorische oder entzündliche Brustkrebs ist eine seltene und sehr aggressive Form von Brustkrebs. Statt tastbarer Knoten zeigen sich entzündungsähnliche Veränderungen der Brust wie Rötungen, Schwellungen, erhöhte Temperatur oder eingezogene Haut (Orangenhaut-Struktur). Diese Symptome entstehen, da die Tumorzellen die Lymphbahnen der Haut blockieren.
Morbus Paget der Brustwarze
Morbus Paget der Brust in eine seltene Erscheinungsform von Brustkrebs. Dabei handelt es sich um einen Tumor, der die Haut der Brustwarze und des Warzenhofes befällt. Typisch hierbei sind Veränderungen, die leicht mit einem Hautausschlag verwechselt werden können. Die Brustwarze kann gerötet, schuppig, juckend oder verkrustet erscheinen. Ein wichtiges Warnsignal ist, wenn nur eine Brust betroffen ist. Morbus Paget entsteht meist wenn Krebszellen aus einem duktalen Karzinom in die Haut der Brustwarze wandern.
 Auch wenn Brustkrebs häufig als „Frauenkrankheit“ wahrgenommen wird, können auch Männer daran erkranken. Tatsächlich betrifft Brustkrebs bei Männern etwa 600–700 Personen pro Jahr in Deutschland, was ungefähr 1 % aller Brustkrebsfälle ausmacht.
Auch wenn Brustkrebs häufig als „Frauenkrankheit“ wahrgenommen wird, können auch Männer daran erkranken. Tatsächlich betrifft Brustkrebs bei Männern etwa 600–700 Personen pro Jahr in Deutschland, was ungefähr 1 % aller Brustkrebsfälle ausmacht.
Männer haben – genau wie Frauen – Brustdrüsengewebe, in dem sich bösartige Tumoren entwickeln können. Häufig wird die Erkrankung bei Männern allerdings später entdeckt, da viele Betroffene Veränderungen in der Brust nicht sofort wahrnehmen oder nicht mit Brustkrebs in Verbindung bringen. Typische Symptome können ein Knoten hinter der Brustwarze, Veränderungen der Brustwarze, Einziehungen, Ausfluss oder Hautveränderungen sein.
Die biologischen Eigenschaften männlicher Brustkrebserkrankungen ähneln oft denen bei Frauen, insbesondere den hormonrezeptorpositiven Formen, sodass ähnliche Therapieansätze wie Hormontherapie, Operation, Bestrahlung oder medikamentöse Behandlungen eingesetzt werden.
Eine frühe Diagnose verbessert auch bei Männern die Prognose deutlich. Deshalb sollten ungewöhnliche Veränderungen an Brust oder Brustwarze immer ärztlich abgeklärt werden.
Prognose
Die Prognose von Brustkrebs hat sich in den vergangenen Jahren deutlich verbessert. Das liegt vor allem an moderner Diagnostik, wirksameren Therapien sowie einer deutlich besseren Früherkennung. Je früher die Erkrankung entdeckt wird, desto größer sind die Heilungschancen.
Heute liegt die relative 10-Jahres-Überlebensrate für Frauen mit Brustkrebs über alle Patientinnen hinweg bei 83% (Zentrum für Krebsregisterdaten vom Robert-Koch-Institut). Das bedeutet, dass mehr als 8 von 10 Betroffenen auch 10 Jahre nach der Diagnose noch leben.
Die individuelle Aussicht auf Heilung hängt dabei von mehrere Faktoren ab:
- Tumorstadium bei Diagnose
- Biologische Eigenschaften des Tumors
- Ansprechen auf die Therapie
- Allgemeiner Gesundheitszustand der betroffenen Person
Früh diagnostizierter Brustkrebs ist häufig gut behandelbar und hat sehr hohe Heilungschancen. Auch bei fortgeschrittenen oder metastasierten Formen stehen heute viele moderne Therapieoptionen zur Verfügung, auch wenn eine Heilung hier nicht mehr möglich ist.
Regelmäßige Nachsorgeuntersuchungen helfen, Rückfälle früh zu erkennen und mögliche Nebenwirkungen zu behandeln. Diese strukturierte Nachsorge ist ein wichtiger Bestandteil für eine stabile Langzeitprognose.

Früherkennung und Diagnose von Brustkrebs
Symptome von Brustkrebs
Zu Beginn verursacht Brustkrebs oft keine Beschwerden. Dennoch gibt es typische Warnsignale:
- Knoten oder Verhärtungen in der Brust oder im Achselbereich
- Veränderungen der Brustform
- Eingezogene Hautstellen, auch als Orangenhaut bezeichnet
- Eingezogene oder veränderte Brustwarzen
- Flüssigkeitsaustritt aus der Brustwarze
- Schwellungen oder Schmerzen in der Brust, oft auch Zyklus-abhängig
Vorsorge – Früherkennung
Je früher ein Tumor entdeckt wird, desto höher sind die Heilungschancen. Deshalb empfiehlt es sich, regelmäßig die Brust selbst nach Veränderungen zu untersuchen und abzutasten. Eine Anleitung dazu findet sich hier. Ab dem 30. Lebensjahr wird in Deutschland eine jährliche Tastuntersuchung empfohlen. Die gesetzlichen Krankenkassen übernehmen hierbei die Kosten für die Vorsorgeuntersuchung.
Zwischen 50 und 69 Jahren findet zusätzlich ein regelmäßiges Mammographie-Screening, eine spezielle Röntgenuntersuchung, statt. Dieses findet alle 2 Jahre statt. Sollte eine Mammographie nicht möglich oder empfohlen sein, kann auch eine Ultraschalluntersuchung stattfinden, diese wird aber nicht routinemäßig für die Früherkennung genutzt sondern häufig nur ergänzend.
Diagnose von Brustkrebs
Sollte der Verdacht einer Brustkrebserkrankung bestehen, wird nach einem ärztlichen Gespräch eine umfangreiche Untersuchung durchgeführt. Hierbei helfen bildgebende Untersuchungen wie Mammographie, Ultraschall oder ein MRT (Magnetresonantomographie). Für eine sichere Diagnose wird der Brust eine Gewebeprobe per Biopsie entnommen. Hier können bestimmte Biomarker, spezielle Eigenschaften von Zellen, bestimmt werden, um eine endgültige Diagnose zu stellen.
Wie fortgeschritten die Brustkrebserkrankung ist erfolgt über eine Stadienbestimmung mittels der TNM-Klassifikation. T steht hierbei für die Tumorgröße und -ausdehnung (T1-T4), N für den Lymphknotenbefall (N0-N3) und M für Metastasen (M0 oder M1). Diese Einteilung hilft dabei, den Brustkrebs genau zu kategorisieren und eine individuelle Therapie zu finden.
Zudem gibt es die UICC-Einteilung (Union Internationale Contre le Cancer), die diese Informationen zu übersichtlichten Stadien von 0 bis IV zusammenfasst. Diese Stadien helfen dabei, den Schweregrad der Erkrankung besser einzuordnen und sich zu orientieren, was die Diagnose konkret bedeutet. Sie bilden somit eine Art „Grobeinordnung“, während die TNM-Klassifikation Details liefert.
Die UICC‑Stadien reichen von Stadium 0, also einer sehr frühen Vorstufe (Carcinoma in situ), bis Stadium IV, in dem der Krebs bereits Fernmetastasen gebildet hat. Frühere Stadien bedeuten, dass der Tumor lokal begrenzt ist und weder Lymphknoten noch andere Organe betroffen sind. In Stadium I liegt ein kleiner, auf die Brust begrenzter Tumor ohne Lymphknotenbefall vor. Stadium II umfasst bereits größere Tumoren oder solche, bei denen erste Lymphknoten in der Achsel betroffen sind, jedoch ohne Hinweise auf Fernmetastasen. In Stadium III hat sich der Tumor weiter ausgedehnt – er kann größer sein, in die Haut oder Brustwand eingewachsen sein oder mehrere Lymphknoten befallen, jedoch ohne Fernmetastasen. Erst wenn der Krebs sich auf andere Körperregionen wie Knochen, Lunge, Leber oder Gehirn ausgebreitet hat, spricht man von Stadium IV, dem metastasierten Brustkrebs.
Die UICC‑Stadieneinteilung führt also die komplexen TNM‑Daten zu klar verständlichen Kategorien zusammen. Sie ist ein wichtiges Instrument, um Betroffenen verständlich zu machen, wie weit sich der Tumor ausgebreitet hat – und bildet zusammen mit biologischen Tumormerkmalen wie Hormon- oder HER2‑Status die Grundlage für eine individuelle Therapieplanung.
Tiefergehende Informationen finden sich in der aktuellen Leitlinie für Brustkrebs S3-Leitlinie zum Mammakarzinom – Deutsche Krebsgesellschaft.
Behandlungsmöglichkeiten von Brustkrebs
Die Behandlung von Brustkrebs besteht aus mehreren Bausteinen, die individuell auf die Art des Tumors, das Stadium der Erkrankung und die persönliche gesundheitliche Situation abgestimmt werden. In der Regel kommen operative Verfahren, Bestrahlung sowie verschiedene medikamentöse Therapien, wie Hormon-, Chemo-, Immun- oder andere zielgerichtete Therapien zum Einsatz. Jede dieser Methode hat einen eigenen Zweck und kann je nach Situation kombiniert werden, um die bestmögliche Prognose zu erreichen.
Zu Beginn steht oft die Operation der Brust im Zentrum der Behandlung. Hier versuchen Ärzt*innen den Tumor vollständig aus der Brust zu entfernen. Wenn möglich wird die Brust dabei erhalten, indem nur das Tumorgewebe und ein kleiner Sicherheitsbereich entfernt werden (= brusterhaltende Therapie BET). Ist der Tumor jedoch größer, ungünstig gelegen oder treten mehrere Krebsherde auf, kann eine Entfernung der gesamten Brust nötig sein. In diesem Fall spricht man von einer Mastektomie. Auch Lymphknoten in der Achselhöhle werden häufig mituntersucht oder entfernt, um festzustellen, ob Krebszellen bereits dorthin gewandert sind. Wie bei allen operativen Eingriffen bestehen Risiken wie Schmerzen, Blutergüsse oder Wundheilungsstörungen; manchmal können Schwellungen wie ein sogenanntes Lymphödem entstehen, wenn viele Lymphknoten betroffen sind. Manche Betroffene bemerken auch Veränderungen im Gefühl oder in der Form der Brust.
Nach einer Operation folgt häufig eine Strahlentherapie – insbesondere dann, wenn die Brust erhalten wurde (brusterhaltende Therapie, BET). Die Strahlentherapie zerstört verbliebene Krebszellen im Brustgewebe und senkt das Risiko, dass der Tumor zurückkehrt. Die Strahlentherapie nutzt zielgerichtet Röntgen- oder Elektronenstrahlen. Dabei begrenzt man das bestrahlte Areal so, dass das umliegende Gewebe weitestgehend geschützt bleibt. Viele Menschen vertragen die Bestrahlung gut, dennoch können kurzfristige Nebenwirkungen wie Hautrötungen, Müdigkeit oder ein Spannungsgefühl auftreten. Die bestrahlte Haut kann einige Wochen empfindlich sein, ähnlich wie nach einem Sonnenbrand. In seltenen Fällen können später verhärtete Gewebebereiche entstehen, doch moderne Bestrahlungsmethoden sind sehr zielgenau und schonend.
Ein weiterer zentraler Pfeiler der Behandlung sind medikamentöse Therapien, die im ganzen Körper wirken. Hierzu zählen die Hormontherapie, Chemotherapie, HER2‑gerichtete Therapien sowie immun- oder andere zielgerichtete Medikamente. Welche dieser Behandlungen sinnvoll ist, hängt maßgeblich von den biologischen Eigenschaften des Tumors ab.
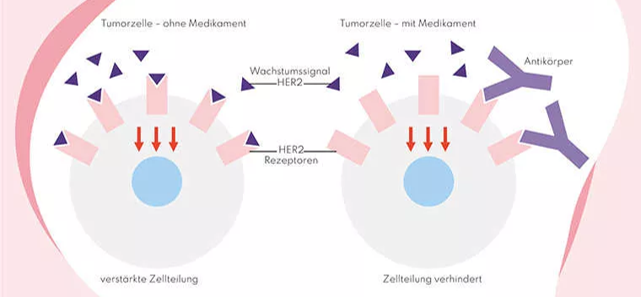
Bei HER2‑positivem Brustkrebs stehen zielgerichtete Antikörpertherapien im Mittelpunkt. Diese Medikamente erkennen das übermäßig vorhandene HER2‑Protein auf der Oberfläche der Tumorzellen und blockieren es gezielt. Dadurch wird das Wachstum reduziert. Die Behandlung hat die Prognose für diese Tumorart in den letzten Jahren erheblich verbessert. Mögliche Nebenwirkungen umfassen Müdigkeit, grippeähnliche Beschwerden oder akute Reaktionen auf die Infusion. Selten kann die Herzfunktion beeinflusst werden, weshalb regelmäßige Herzuntersuchungen empfohlen werden.
Ergänzend zu all diesen Therapeutika spielen Maßnahmen wie Sport, Rehabilitation, physiotherapeutische Angebote, Ernährungsempfehlungen oder psychoonkologische Unterstützung eine wichtige Rolle. Sie helfen, die Gesamtprognose zu verbessern, Nebenwirkungen besser zu bewältigen, Kraft für den Alltag zurückzugewinnen und die persönliche Lebensqualität zu steigern. Sie ersetzen keine medizinische Behandlung, sind aber ein wichtiger Teil des Weges durch die Erkrankung und darüber hinaus.
Zusammenfassend ist Brustkrebs eine häufige, aber heute in vielen Fällen gut behandelbare Erkrankung. Entscheidend für eine gute Prognose ist die frühe Erkennung, weshalb regelmäßige Vorsorgeuntersuchungen und ein Gefühl für die eigene Brust so wichtig sind. Es gibt verschiedene Formen von Brustkrebs, die sich in ihrem Verhalten und ihrer Behandlung unterscheiden, doch moderne Diagnoseverfahren und zielgerichtete Therapien haben die Erfolgschancen in den letzten Jahren deutlich verbessert. Nicht jeder Knoten bedeutet Krebs, aber jede ungewohnte Veränderung sollte ärztlich abgeklärt werden. Je besser man informiert ist, desto leichter fällt es, Warnzeichen richtig einzuordnen und die eigenen Möglichkeiten zur Prävention und Früherkennung zu nutzen. Für weitere und tiefergehende Informationen finden sich auf der Seite Leben mit Brustkrebs: Mit der Krebserkrankung umgehen zusätzliche Inhalte.